感覺系統/計算機模型/耳鳴發展模擬
由於科學技術取得了巨大進步,人們可能會認為人類可以為我們面臨的任何(健康)問題提供治療方法。然而,人體是一個複雜的系統,在很多情況下——尤其是在感覺和神經系統的情況下——對身體造成的損傷是無法彌補的。我們聽力就是一個突出的例子:由於聲音的檢測依賴於人體無法再生的微小毛細胞(纖毛)的位移,因此一旦毛細胞受損,聽力就會永久性地喪失。然而,除了即將出現的聽力損失之外,聽力損傷會導致其他病理的發展,其中之一是“耳鳴”或耳鳴——一種在沒有外部聲音源的情況下,人聽到聲音的現象。
耳鳴是一種廣泛的耳科疾病,全球約有 10% 的人口遭受耳鳴困擾[1],幻聽類似於持續的純音嗡嗡聲、咆哮聲、嘶嘶聲,甚至像音樂一樣的音調,聲音強度從安靜的背景噪音到非常響亮的聲音不等[2]。對大多數患者來說,耳鳴不會顯著影響生活質量,但對大約 1% 的患者來說,耳鳴會導致嚴重的症狀,包括抑鬱、焦慮、注意力不集中和睡眠週期紊亂——所有這些都是由於無法感知寂靜,以及(心理上)難以應對這一事實造成的。
通常,耳鳴被定義為主觀或客觀——客觀耳鳴是其他人可以察覺到的從耳道傳來的聲音,而主觀耳鳴除了患者本人以外,其他人無法察覺,與基底膜的任何運動無關,也就是說,在這種情況下,聽神經沒有真正的聲音輸入[1,2]。在這兩種情況下,耳鳴都代表著其他潛在疾病的症狀,而不是疾病本身:客觀耳鳴可能是由血管或肌肉病變引起的,也可能是耳內血流增加的意識增強(搏動性耳鳴),而主觀耳鳴可能是由噪音引起的聽力損失、頭部受傷或某些藥物的副作用引起的[2]。導致耳鳴發展的具體機制仍在研究中,特別是在主觀耳鳴的情況下,下面我們將介紹一種可能的機制,它會導致聽力損失後主觀耳鳴的發展,而聽力損失被認為是其最常見的原因(儘管沒有明顯聽力損失的患者也會經歷耳鳴)[3]。
-
金屬樂隊 Metallica 的鼓手 Lars Ulrich 在他早期職業生涯中沒有使用任何耳罩,而是在打鼓時患上了耳鳴(與 2009 年在馬德里舉行的這場音樂會相反)。
就像任何會對一個人生活造成明顯變化的健康狀況一樣(雖然對大多數人來說變化很小),對耳鳴的有效治療方法是人們一直夢寐以求的,目前實施的治療方法是“談話治療”和諮詢,幫助患者應對耳鳴引起的焦慮,配戴助聽器和使用聲音掩蔽器(白噪聲源,使用時掩蓋耳鳴聲音)[2]。最近,新的耳鳴療法已經問世[4](價格昂貴[5]),透過一個簡單的耳鳴相關過度活動發展的計算模型,我們將探討耳鳴療法運作的機制之一(其他機制,如病理活動同步,將在稍後介紹)。
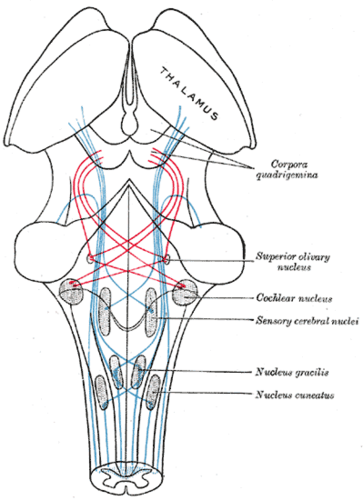
耳鳴可能由各種病理引起,據認為神經系統的各個層次都參與了耳鳴的發展。例如,眾多促成因素之一是自發性耳聲發射(SOAEs),由外毛細胞的電動力學(即自持振盪)在耳蝸中產生的低強度聲學訊號,患者可能將其感知為耳鳴[2]。中樞神經系統中可能導致耳鳴發展的部位是背側耳蝸核(DCN),它與腹側耳蝸核(VCN)一起構成耳蝸核(CN,位於腦幹)——這是聽神經纖維(AN)進行聲音資訊處理的第一個點(AN 僅對輸入聲音進行數字化),也是所有聽覺資訊進入中樞神經系統的點。重要的是,DCN 是聲音創傷後觀察到耳鳴相關變化(過度活動,即自發神經活動升高)的最早處理階段,只有受耳蝸損傷部位支配的 DCN 區域顯示出這些變化[3]。
-
腦幹示意圖,耳蝸核位於右中部分。
由於 DCN 中過度活動發展的時標與穩態可塑性的時標相似——穩態可塑性旨在透過調整突觸強度和神經元興奮性來穩定神經元的平均放電率——並且由於在感覺剝奪的反應中,在聽覺皮層和腦幹中觀察到了與穩態可塑性相關的變化,因此穩態可塑性機制可能是解釋聽力損失誘發(主觀)耳鳴發展的一個候選者[3]。簡單地說,耳鳴發展的一個可能解釋是,由於向其傳輸的訊號較弱,“大腦”(例如 DCN)會增加(聽覺迴路的)增益以將訊號恢復到正常水平——但這也會放大噪音(自發神經元活動)的音量,然後它可能會變得明顯並被聽到為幻聽。
由於 DCN 是聽覺輸入的第一個處理階段,因此可以透過僅包含聽神經纖維 (AN) 和背側耳蝸核纖維 (DCN) 來簡化整體模型,並且可以透過專注於現象學建模而不是詳細捕捉 AN 和 DCN 的所有已知生理細節來進一步簡化模型。
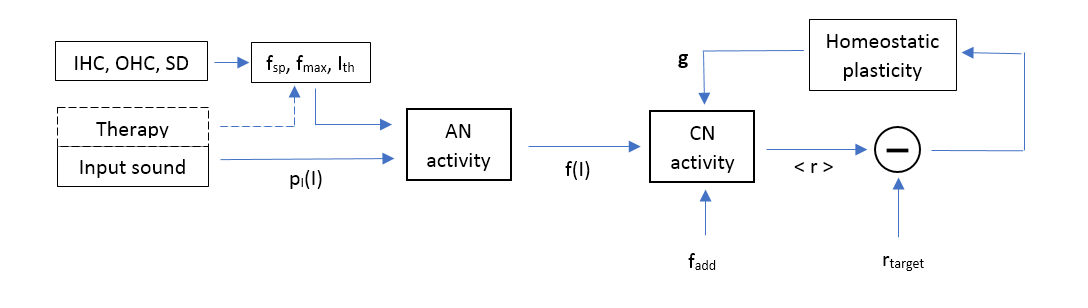
這裡介紹的模型計算了 AN 和 DCN 纖維(文中後面的 CN)在不同耳蝸損傷引數(IHC、OHC 損失和纖毛損傷)的影響下以及在不同療法(無療法、白噪聲掩蔽器、匹配聲音療法)下的群體放電率。該模型和下面使用的所有數值完全改編自 Schaette 和 Kempter 的論文《聽力損失後透過穩態可塑性發展耳鳴相關神經元過度活動:一個計算模型[2]》,模型的示意圖見下圖,模型的每個部分將在後面的文字中解釋。數值程式碼在 MATLAB,MathWorks Inc. 中實現,完整程式碼可在此處(Google Drive 連結)獲取。
-
計算模型的示意圖。
在這個模型中,假設(每天)聲學刺激的平均值,如語音、音樂、環境聲音和噪聲,可以用一個高斯機率密度函式來近似,該函式表示聲音強度的平均值為 ,標準差為 ,如右下方圖所示。為簡便起見,假設相同的機率密度函式對輸入聲音刺激的所有頻率都有效,除非另有說明,以下對模型的討論都指單個輸入聲音訊率(即指編碼此頻率的耳蝸一小段區域)。
-
時間平均輸入聲音強度水平的機率密度函式。
-
機率密度函式,其中累積機率密度位於 0 dB 到 50 dB 之間的強度值之間。累積機率密度的值與圖中陰影區域成正比。
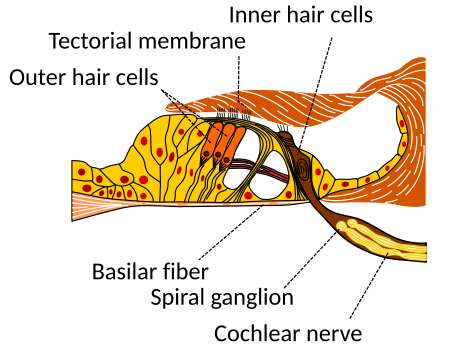
每個內毛細胞都接受許多聽神經纖維(10-30)[3, 6] 的支配,這些纖維具有不同的閾值強度和自發放電率,這種輸入聲音強度的群體編碼使許多低動態範圍纖維(具有不同的閾值強度)能夠編碼更大的動態範圍的輸入聲音。在這個模型中,聽神經纖維的響應是在整個群體中平均的,產生一個群體放電率,該放電率包括從低閾值/高自發放電率到高閾值/低自發放電率的神經纖維的響應,並近似於下游神經元(在耳蝸核中)的輸入,這些神經元與許多 AN 纖維形成突觸。
-
Corti 器官的示意圖,顯示了外毛細胞、內毛細胞和聽神經,其中位於聽神經纖維。
基於這些假設,當輸入聲音強度低於(最低 AN 纖維)閾值時,會出現一個群體自發活動,其自發放電率為 ,其發生的機率為 。進一步假設 AN 纖維閾值以這樣的方式分佈(進化!),以產生一個相對於假設的平均聲音輸入的平坦機率密度函式(即每個 AN 放電率的資訊量相等),則輸入強度為 時的群體放電率被認為是 的(歸一化)累積分佈函式的線性函式,其驅動的 AN 活動的機率等於: (見上圖左)。 最後,假設對於高輸入強度,群體放電率在 處飽和,我們得到 AN 群體平均放電率對輸入聲音強度的以下依賴關係(如右下方圖所示)
其中 是驅動活動的最大機率。上述依賴關係產生以下機率密度函式(如左下方圖所示)
其中 。這裡需要注意的是,聽覺神經的功能只是將模擬聲音強度訊號數字化為數字放電率訊號(AD轉換器),並且這個過程在這個模型中不受任何穩態可塑機制的影響,而只受耳蝸損傷的影響。
-
聽覺神經纖維群體平均放電率與輸入聲音強度之間的關係。最小放電率對應於 f_sp,最大放電率對應於 f_max。
-
聽覺神經群體平均放電率的機率密度函式。自發放電率 fsp 處的狄拉克 delta 峰的強度(面積)等於自發放電機率 P_sp,為了視覺效果,狄拉克 delta 峰已被矩形函式代替。正如預期的那樣,由於潛在的假設,機率密度函式是平坦的。
耳蝸損傷對聽覺神經群體放電率的影響
[edit | edit source]影響該模型中群體放電率的引數是 、 和 ,所有這些都可能因耳蝸損傷而改變,這裡我們將模擬內毛細胞丟失(IHCs)、外毛細胞丟失(OHCs)和立體纖毛損傷(SD)對這些引數的影響。
內毛細胞丟失
[edit | edit source]由於 AN 纖維支配 IHCs,IHCs 的丟失將減少所考慮的 AN 纖維群體所接收的總輸入。假設群體自發放電率等於單個 AN 纖維自發放電頻率與群體中 AN 纖維總數的乘積(),IHCs 的丟失可以建模為自發放電率和最大放電率的乘法減少: 和 。在下圖中,顯示了 30% IHC 丟失的情況,放電率明顯降低,而自發活動機率不受影響,因為 IHC 丟失不會導致閾值強度值的改變。
-
健康狀況和 30% IHC 丟失時 AN 群體平均放電率與輸入聲音強度之間的關係。
-
30% IHC 丟失時 AN 群體平均放電率 PDF。
外毛細胞丟失
[edit | edit source]OHC 在聽覺中的功能可以簡單地描述為在健康情況下,由於其電動力性,對輸入聲音進行放大約 ,因此其損失可以建模為閾值強度的線性增加: 其中 [3]. 由於 OHC 的損失會增加閾值強度,這會導致自發放電的機率增加,從而導致驅動活動的機率降低,如下圖所示。
-
健康狀況和 OHC 損失 66% 的情況下,AN 的平均放電率與輸入聲音強度的關係。
-
IHC 損失 66% 的情況下,AN 的平均放電率 PDF。
立體纖毛損傷
[edit | edit source]最後,噪聲引起的 IHC 和 OHC 立體纖毛損傷可以與上述類似的方式建模,區別在於最大放電率保持不變。因此,立體纖毛的損傷會導致 AN 自發放電率的降低和 AN 閾值強度的增加,所有立體纖毛的完全損失 會使閾值增加 並將自發放電率降低三分之一 [3]。如下圖所示,這會導致自發活動機率的增加(如 OHC 損失)和自發放電率的降低(如 IHC 損失)。
-
健康狀況和 50% SD 的情況下,AN 的平均放電率與輸入聲音強度的關係。
-
50% SD 的情況下,AN 的平均放電率 PDF。
耳蝸核放電率
[edit | edit source]如前所述,耳蝸核中的下游聽覺神經元接收來自 AN 纖維的輸入,是第一個聽覺處理階段(其中觀察到與耳鳴相關的變化)[3]。此處,CN 神經元被建模為接收來自 AN 纖維群體的輸入,其放電率為 ,以及來自其他來源(例如體感系統)的額外輸入,其放電率為 ,並以放電率 r 輸出訊號,該訊號以非線性方式取決於輸入放電率和其他引數。此非線性對映的引數是最大放電率 ,閾值響應 ,最重要的是可調節的突觸增益因子
在健康狀況下,增益因子等於 1,閾值等於額外放電率輸入,從而抵消了額外輸入對 CN 輸出放電率的影響。對於上述 CN 放電率函式,我們可以推匯出相應的機率密度函式,如下所示
以及相應的平均CN放電率
-
CN放電率對AN放電率的依賴關係,分別對應健康(g=1,藍色)和病理(g=1.89,紅色)情況
-
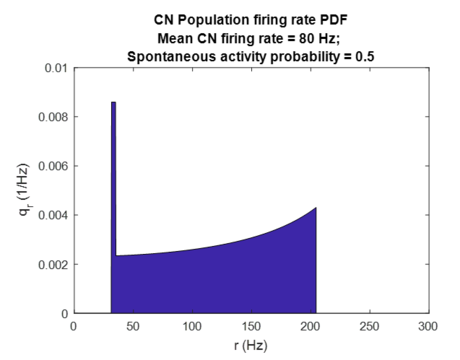
CN放電率的機率密度函式。圖中r_sp處的狄拉克δ函式峰值,按照圖8所示方式進行了視覺放大。
穩態可塑性和耳鳴相關過度活躍的產生
[edit | edit source]穩態可塑性是一種機制,旨在將神經元的平均活動穩定在某個目標值附近,其時間尺度為幾天 [3]。在這裡,穩態反應被模擬為增益因子 的變化,當平均CN放電率相對於目標值 , 出現偏差時,例如聽力損失引起的AN和CN放電率變化。達到目標放電率所需的增益因子值是透過數值計算得到的,並且為了考慮透過穩態可塑性改變突觸強度和神經元興奮性的限制 [3],增益因子被限制在 的範圍內。在聽力損傷的情況下,平均CN放電率最初會下降,這將觸發穩態可塑性機制(下圖,左側)。之後,在幾天的時間內,穩態可塑性會增加增益因子的值,並將平均CN放電率恢復到其目標值。然而,這也會增加耳蝸核的自發放電率(下圖,右側),耳蝸核神經元的這種過度活躍可以被感知為耳鳴。
-
造成50%立體纖毛損傷的病灶出現後,CN放電率的機率密度函式。
-
透過將增益因子從1增加到1.89,穩態可塑性將平均CN放電率恢復到其130Hz的目標值後,50%立體纖毛損傷的CN放電率的機率密度函式。
耳鳴治療
[edit | edit source]當聲學刺激以高於閾值水平的強度存在時,AN 的放電率將變為。如果這種刺激作為環境聲音強度的補充持續呈現,所有閾值低於 的 AN 纖維現在將持續受到刺激,並以 的速率和,的機率放電,這與沒有額外刺激的情況下所有低於Ith的 AN 纖維以 的速率和的機率持續放電的情況形成對比。因此,額外刺激的影響是透過用 替換 以及用替換來建模的。然後可以使用這些值計算平均 CN 放電率的新值,如果該值與目標值r* 不同,則將啟用穩態可塑性,增益因子的值將發生變化。因此,使用適當的額外刺激,有可能降低增益因子,從而降低耳蝸核的自發放電率至健康值,從而(可能)消除耳鳴的感知。
為了證明這種治療的(假設)益處,我們考慮一個頻率依賴性立體纖毛損傷的案例,大多數損傷發生在編碼高頻聲音的耳蝸部位(因此高頻的強度閾值較高)。請注意,增益因子、平均 CN 放電率以及所有其他值都是針對輸入聲音的每個頻率獨立計算的(即,耳蝸的每個區域都是獨立考慮的)。在下圖中,給出了三種治療的並排比較,其中列對應於:無治療、白噪聲刺激和匹配噪聲掩蔽,而每行分別顯示每種治療的以下內容:強度閾值 以及輸入刺激強度譜、增益因子,以及每個輸入聲音訊率的 CN 自發放電率 (即,耳蝸中的區域)。
根據以下結果,我們可以看到一些有趣的現象。在沒有額外刺激的情況下,穩態可塑性會增加增益因子 在耳蝸高度損傷的區域,以使CN平均放電率回到目標值。然而,對於足夠高的損傷水平,穩態可塑性機制會在 飽和,目標值無法達到,這反過來會導致總體放電率與沒有飽和的情況相比,放大程度更低。由於在這個模型中,增加毛細胞損傷會降低自發放電率(見上圖,左),再加上增益因子的飽和,總體結果是自發放電率隨著毛細胞損傷增加/聲音訊率增加而下降(下圖,左下)。CN自發放電率與頻率圖中由此效應產生的特徵峰值可能是患者感知到的“純音”耳鳴。
當我們提供(長時間)具有平坦頻譜的額外刺激(白噪聲, 在圖中),輸入刺激只會引起耳蝸中AN群體強度閾值低於 的區域的刺激(下圖,中上,低/中頻率和低/中毛細胞損傷區域)。這反過來導致只有這些區域的AN纖維群體被刺激,並在刺激期間增加其自發活動(下圖,中下)及其平均CN放電率 - 穩態反應然後啟用並降低這些纖維的增益,導致增益因子低於1(下圖,中;高閾值/損傷區域不受影響)。當移除額外的刺激時,這些變化會導致低/中閾值區域的CN自發放電率降低,從而使“純音”峰值更加明顯,並可能加重耳鳴的感知。
現在我們考慮匹配噪聲刺激的情況。這裡,輸入刺激頻譜的選擇使得刺激強度 始終略高於耳蝸相應區域/相應聲音訊率的閾值強度 (下圖中顯示的 差異,右上),並且僅針對耳蝸的高閾值/損傷區域執行。遵循與上一種情況相同的邏輯,在該刺激的影響下(長時間),與這些區域相對應的CN自發放電率和平均CN放電率會增加(下圖,右下),啟用穩態可塑性反應,從而降低相應的CN增益因子(下圖,右中)。在移除刺激後立即,也就是在穩態可塑性改變新達到的增益因子之前,耳蝸高度損傷區域增益因子的降低會導致CN自發放電率更接近其健康值,並且在很大程度上消除了“純音”峰值。這反過來表明可以透過定期對患者進行匹配噪聲刺激來消除耳鳴 - 這不會恢復患者遭受的聽力損傷,但會阻止穩態反應在CN中引起耳鳴相關的過度活躍。
-
比較各種額外刺激對CN增益因子和CN自發放電率的影響。
上面討論的輸入聲音、聽覺神經元和耳蝸核之間相互作用的簡化模型能夠在存在耳蝸損傷的情況下,透過穩態可塑性機制產生耳蝸核的過度活躍(自發放電率增加),該機制旨在將CN平均放電率恢復到其目標值。然而,這種過度活躍是否確實會導致人類感知到耳鳴尚不清楚,儘管動物模型似乎指出了這一點,如[3]中所述。可以將更多下游神經元的建模作為該模型的補充,但穩態反應導致過度活躍的基本前提將保持不變。
至於正在提供的耳鳴新療法,其中一些似乎類似於上面描述的匹配噪聲療法,然而,最有效(或最受歡迎)的方法似乎是“CR®神經調節療法”,該療法透過對受影響的神經元群體(即,透過該療法重置了病理性開始一起放電的神經元群體)施加“短串高頻脈衝”來破壞“大腦中的病理性同步振盪活動”[7]。本文對這種耳鳴療法方法的描述作為本章的進一步工作,更多細節可在參考文獻中找到。
[1] 耳鳴,維基百科條目,2017年9月30日。https://en.wikipedia.org/wiki/Tinnitus
[2] 韓等;耳鳴:特點、原因、機制和治療;臨床神經病學雜誌,第5卷,第1期,第11-19頁,2009年
[3] Schaette,Kempter;聽力損失後耳鳴相關神經元過度活躍的產生:一個計算模型;歐洲神經科學雜誌,第23卷,第3124-3138頁,2006年
[4] 耳鳴治療 - 耳鳴的原因和治療,耳鳴診所YouTube頻道,YouTube影片,2017年9月1日。https://www.youtube.com/watch?v=fIAjJogJ0cs
[5] 耳鳴診所,網站,2017年9月1日。https://thetinnitusclinic.co.uk/tinnitus-treatment/?field=YTL
[6] 聽覺系統,維基百科條目,2017年9月1日。https://en.wikipedia.org/wiki/Auditory_system
[7] Hoare等;評估用於耳鳴的聲學協調重置 (CR ®) 神經調節療法:雙盲隨機安慰劑對照試驗的研究方案;試驗2013 14:207。
[8] Peter A. Tass;利用需求控制的協調重置神經亞群對深部腦刺激脫同步的模型;生物。Cybern. 89, 81–88 (2003)