核醫學/患者劑量學基礎物理
本章概述了MIRD方法,該方法用於估算核醫學中的劑量,並給出了對一小部分檢查的典型患者劑量的調查結果。還提供了 X 射線 CT 調查結果,以便進行比較,並幫助您瞭解 PET/CT 和 SPECT/CT 的劑量學影響。
直接測量核醫學程式對人體器官的吸收劑量很少可能。大多數估計依賴於蒙特卡羅模擬。為了計算劑量分佈,必須追蹤數十萬個源自多個源器官的虛擬伽馬射線穿過人體,因為它們透過康普頓散射和光電吸收與組織相互作用。還必須包括來自俄歇電子、內轉換電子和β衰變的劑量貢獻。模擬的這後一部分通常非常簡單,因為可以認為這些輻射是在它們起源的器官中吸收的。
美國的醫療內部輻射劑量 (MIRD) 委員會提供大量資料,以幫助進行劑量估算。MIRD 計算方法允許估算從均勻分佈在特定源器官中的放射性物質對重要器官的劑量。該方法可以分為兩個部分
- 首先,對人體內放射性物質的生物分佈做出一些假設或進行測量,同時考慮標記的放射性核素的生物學半衰期和物理半衰期。
- 任何特定源器官的累積活性,Ãs,透過對瞬時活性隨時間的積分來計算。這些資料可能來自理論建模(例如隔室分析)或來自使用伽馬相機測量感興趣器官中計數率隨時間的變化 - 請參見下圖
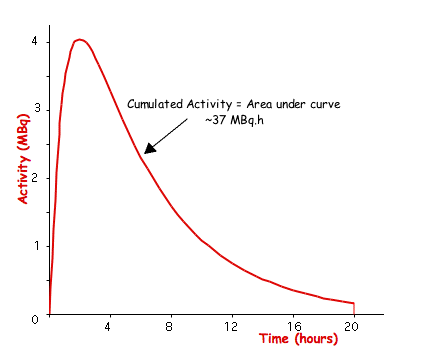
- 從數學上講,這種活性/時間曲線可以用以下方程表示
- 其中 As(t) 是時間 t 時源器官 s 中的活性。
- 其次,目標器官 t 的吸收劑量 Dt 由以下公式計算
- 其中 s 上的求和旨在考慮所有源器官對目標器官的貢獻。S 因子,S(t,s) 是從均勻分佈在源器官 s 中的相應放射性核素的單位活性對目標器官 t 的平均吸收劑量。請注意,源器官和目標器官可能是同一個實體。
MIRD 方法中最具挑戰性的部分是 S 因子的計算,因為它依賴於對放射性核素發射的輻射的準確瞭解。雖然 MIRD 出版物透過提供大多數器官和各種放射性核素的 S 因子的代表性值來提供幫助,但瞭解該方法以及因此該技術的侷限性非常重要。
每種輻射型別的 S 因子可以分解為組成因子
其中
- D 是與特定輻射型別相關的總能量的度量,並且是來自放射性核素衰變方案的物理實體,
- f(t,s) 是源器官 s 中發射並在目標器官 t 中吸收的特定輻射的吸收分數,以及
- m 是目標器官的質量。
吸收分數表示特定型別輻射發射的總能量中在目標器官中吸收的比例。對於在組織中射程很短的β粒子,可以假設所有能量都將在源器官中沉積,而其他目標器官不會受到輻射。也就是說
除非 t = s,在這種情況下
在這種情況下,確定 S 因子非常簡單。
然而,對於伽馬射線,沒有這種簡單的方法,因為沉積在源器官和目標器官中的能量取決於
- 伽馬射線能量以及
- 這兩個器官的大小、形狀和間距。
此外,我們不僅需要考慮來自放射性核素原子核的伽馬射線,還需要考慮來自整個原子的發射,即當受到來自原子核的發射的刺激時,來自電子殼層的發射。以下表格以99mTc 為例說明了這種情況
| 輻射 | 輻射/衰變 | 輻射能量(keV) | 劑量(keV/衰變) |
|---|---|---|---|
| 來自 M 殼層的轉換電子,γ1 | 0.75 | 1.63 | 1.21 |
| γ2 | 0.89 | 140.5 | 125 |
| 來自 K 殼層的轉換電子,γ2 | 0.09 | 119.5 | 10.6 |
| 來自 L 殼層的轉換電子,γ2 | 0.01 | 137.5 | 1.47 |
| 來自 M 殼層的轉換電子,γ2 | 0.002 | 140.0 | 0.27 |
| 來自 N 殼層和外殼層的轉換電子,γ2 | 0.0004 | 140.4 | 0.05 |
| K 層轉換電子,γ3 | 0.006 | 121.6 | 0.67 |
| L 層轉換電子,γ3 | 0.002 | 139.6 | 0.24 |
| M 層轉換電子,γ3 | 0.0003 | 142.1 | 0.05 |
| Kα1 X 射線 | 0.04 | 18.4 | 0.74 |
| Kα2 X 射線 | 0.02 | 18.3 | 0.39 |
| Kβ X 射線 | 0.01 | 20.6 | 0.25 |
| K-俄歇電子 | 0.02 | 15.5 | 0.32 |
| L-俄歇電子 | 0.1 | 2.2 | 0.22 |
從表格中我們可以看到,原子整體會產生一系列輻射。例如,在第一行,原子核發射的伽馬射線能量在約 75% 的一種型別同質異能躍遷中被傳遞到 M 層電子,使其具有 1.63 keV 的最大能量,即每個核衰變約 1.2 keV。在第二行,另一種同質異能躍遷產生的伽馬射線在 89% 的情況下以 140.5 keV 的能量從原子中發出,或每個衰變約 125 keV。在第三種情況下,在約 9% 的這些後一種同質異能躍遷中,K 層中的電子獲得 119.5 keV 的能量,這足以使其克服該層(約21 keV)的結合能並離開原子。請注意,熒光 X 射線(由於電子躍遷以填補 K 層的空位而產生)也會產生 - 以及俄歇電子。
下面複製了 99mTc 的 S 因子 MIRD 表的一部分,作為典型值的示例。
| 靶器官 | 肝臟作為源 | 脾臟作為源 |
|---|---|---|
| 膀胱壁 | 4.3 x 10-5 | 3.2 x 10-5 |
| 胃壁 | 5.1 x 10-4 | 2.7 x 10-3 |
| 肝臟 | 1.2 x 10-2 | 2.6 x 10-4 |
| 肺 | 1.4 x 10-4 | 6.2 x 10-4 |
| 胰腺 | 1.1 x 10-3 | 5.1 x 10-3 |
| 脾臟 | 2.5 x 10-4 | 8.9 x 10-2 |
S 因子的單位通常為 mGy/MBq/小時。請注意,實際值和計算值之間可能會出現重大差異,具體取決於個體患者在解剖結構和生理功能方面的差異。
肝臟掃描的劑量
[edit | edit source]為了說明上面的表格如何在假設情況下使用,假設對患者進行肝臟掃描,其中給患者注射 37 MBq 的 99mTc 標記的硫膠體。假設還發現從代謝模型中
- 80% 的累積活性進入患者的肝臟,並且
- 20% 進入他們的脾臟。
當假設膠體在這兩個器官中的生物半衰期無限大時,這是一個合理的近似值,累積總活性的計算就大大簡化了,如下面的方框所示。
需要注意的是,肝臟劑量幾乎完全來自肝臟中的放射性物質,而脾臟中的放射性物質對肝臟劑量的貢獻很小,僅佔 5%。
類似地,脾臟的劑量可以計算為 5.8 mGy。請注意,雖然脾臟中積累的放射性物質較少,但吸收劑量卻較高。然而,當您回想起吸收劑量是指單位質量吸收的能量時,就可以解決這個看似矛盾的情況。
國際放射防護委員會 (ICRP) 基於對被稱為標準人的生理資料以及 MIRD 資料的瞭解,發表了更準確的器官吸收劑量。請注意,下表中肝臟和脾臟的吸收劑量分別為 2.74 和 2.85 mGy,略低於我們在上述簡單假設情況下計算的結果。
| 靶器官 | wT | 吸收劑量 (mGy) | wT.HT (mSv) |
|---|---|---|---|
| 性腺 (F) | 0.2 | 0.081 | 0.016 |
| 紅骨髓 | 0.12 | 0.41 | 0.049 |
| 結腸 | 0.12 | 0.07 | 0.008 |
| 肺 | 0.12 | 0.2 | 0.024 |
| 胃 | 0.12 | 0.23 | 0.028 |
| 膀胱 | 0.05 | 0.04 | 0.002 |
| 乳房 | 0.05 | 0.1 | 0.005 |
| 肝臟 | 0.05 | 2.74 | 0.137 |
| 食道 | 0.05 | 0.1 | 0.005 |
| 甲狀腺 | 0.05 | 0.03 | 0.0015 |
| 骨表面 | 0.01 | 0.24 | 0.0024 |
| 脾臟 | 0.025 | 2.85 | 0.071 |
| 其餘 | 0.05 | 0.21 | 0.005 |
請注意,透過對錶格右欄中的值進行求和,可以得到 0.35 mSv 的有效劑量。
最後,請注意,在上述討論中,為了簡便起見,所有來自 99mTc 衰變的輻射能量都假設輻射加權因子 wR 為 1。
典型的核醫學劑量
[edit | edit source]下表列出了幾種核醫學程式的有效劑量(改編自 ICRP 53)
| 檢查 | 放射性藥物 | 活性 (MBq) | 器官 | 吸收劑量 (mGy) | 有效劑量 (mSv) |
|---|---|---|---|---|---|
| 骨掃描 | 99mTc-MDP | 740 | 骨 膀胱 |
46 38 |
4.2 |
| 心壁 | 201Tl-氯化鉈 | 120 | 睪丸 結腸 腎臟 |
68 44 65 |
26(M) 16(F) |
| 感染 | 67Ga-檸檬酸鎵 | 150 | 骨 結腸 紅骨髓 腎上腺 脾臟 |
94 25 31 14 15 |
15 |
| 腎圖 | 99mTc-DTPA | 150 | 膀胱 | 9.3 | 0.73 |
| 肝臟掃描 | 99mTc-硫化膠體 | 74 | 肝臟 脾臟 |
5.2 5.6 |
0.7 |
| 肺灌注 | 99mTc-MAA | 74 | 肺 肝臟 |
4.9 1.2 |
0.8 |
| 肺通氣 | 99mTc-鎝氣 | 20 | 肺 | 2.2 | 0.3 |
| 甲狀腺掃描 | 99mTc-高鎝酸鹽 | 185 | 結腸 胃 甲狀腺 |
8.0 4.8 4.1 |
1.9 |
| 甲狀腺掃描 | 131I-碘化鈉 | 150 | 膀胱 胃 |
91 5 |
9.2 |
| PET 掃描 | 18F-2-脫氧葡萄糖 | 180 | 膀胱 心臟 |
29 11 |
3.4 |
請注意,99mTc 掃描的典型有效劑量大約為幾 mSv。另外請注意,201Tl 掃描的有效劑量很高,部分原因是睪丸中積累的放射性物質很多,以及 67Ga 和 131I 的有效劑量也很高。表格中列出的給藥活性與 2000 年對澳大利亞和紐西蘭核醫學實踐調查中發現的最常用活性一致。
X 射線 CT 的典型劑量
[edit | edit source]X 射線 CT 對患者的輻射劑量由許多因素決定,包括輻射能量和強度特性、患者大小、輻射探測器的效率,以及影像採集所用特定形式的因素(例如,軸向掃描與螺旋掃描)。
患者體內的吸收劑量並不均勻,皮膚上的劑量最高,被照射區域中心約低三倍。皮膚吸收劑量的典型值範圍約為 5 mGy 到 50 mGy。頭部掃描的吸收劑量通常高於身體掃描的吸收劑量,因為顱骨的衰減很大。此外,眼球晶狀體可以接受相對較大的劑量,通常為 50 到 100 mGy,如果重複檢查,可能會超過白內障誘導的確定性限值。應制定使用適當的機架角度的方案,以最大限度地減少眼球直接照射的可能性。同樣,腹部或骨盆 CT 掃描會導致相對較大的子宮劑量,這在掃描育齡婦女時可能是一個問題。
近年來已經發表了一些調查,估計了 CT 掃描的有效劑量,見下表。資料表明,有效劑量通常為 2 到 20 mSv,較高值與腹部和骨盆 CT 掃描相關,而較低值與頭部和頸椎掃描相關。這種差異很大程度上反映了可能被初級射線照射的放射敏感器官的數量。不同國家之間的劑量差異則是一個不同的問題!
| 檢查 | 紐西蘭 | 澳大利亞 | 英國 |
|---|---|---|---|
| 頭部 | 2.2 | 2.7 | 1.8 |
| 胸部 | 9.8 | 10.7 | 7.8 |
| 腹部 | 11.6 | 17.5 | 7.6 |
| 肝臟 | 6.5 | 13.4 | 7.2 |
| 腰椎 | 5.0 | 5.4 | 3.3 |
| 骨盆 | 7.2 | 11.2 | 7.1 |
請注意,核醫學程式的有效劑量與 CT 檢查的有效劑量處於同一數量級,但通常更低。為了幫助您進行比較:胸部 X 射線 的有效劑量約為 0.02 mSv,而 乳腺 X 線檢查 的有效劑量約為 0.4 mSv,靜脈腎盂造影 (IVP) 的有效劑量約為 3 mSv。這個數字與腎圖的劑量相比如何?您不妨思考一下造成巨大差異的原因,作為進一步加深對該主題理解的練習。

















