結構生物化學/蛋白質功能/胰島素
胰島素是由胰腺分泌的一種激素,它調節血液中的葡萄糖水平。沒有胰島素,細胞就不能利用葡萄糖中的能量來執行體內的功能。胰島素於 1921 年由弗雷德里克·格蘭特·班廷和查爾斯·貝斯特在他們的實驗室中從狗的胰腺提取的物質中首次發現。然後該物質被用來使患有糖尿病的狗存活,並在 1922 年用於一名 14 歲的糖尿病男孩。美國食品藥品監督管理局 (FDA) 於 1939 年批准了胰島素。1966 年,邁克爾·卡託亞尼斯在實驗室中合成了胰島素,這標誌著第一種成功合成的完整激素。合成胰島素用作治療糖尿病的藥物,目前市場上的形式包括來自牛和豬胰腺的胰島素,但使用最廣泛的是一種由重組人胰島素製成的形式。

胰島素是由胰腺中的β細胞製造的。在人體攝入食物後,這些β細胞會釋放胰島素,使肝臟、肌肉和脂肪組織中的細胞能夠攝取葡萄糖,並將其儲存在肝臟、肌肉和脂肪組織中,要麼將其儲存為糖原,要麼允許血液將其轉移到體內的器官中,用作能量來源。此過程停止使用脂肪作為能量來源。當血液中的葡萄糖水平升高時,胰腺會以更高的速率產生胰島素,以維持血液中的正常糖濃度。沒有胰島素,身體無法有效地處理葡萄糖,葡萄糖開始在血液中積聚,而不是被運送到不同的細胞。與血液中葡萄糖水平升高相反,當身體缺乏可用的葡萄糖時,胰腺中的α細胞會釋放胰高血糖素,一種促使肝臟將儲存的糖原轉化為可用葡萄糖的激素,然後釋放到血液中。
胰島素對代謝的一些影響包括:1. 控制肌肉和脂肪組織等許多器官中細胞對葡萄糖等物質的攝取。2. 控制氨基酸的攝取,從而增加 DNA 複製和蛋白質合成。3. 改變酶細胞的活性。
胰島素的其他細胞作用包括:1. 增加糖原的合成。糖原是葡萄糖的一種儲存形式,儲存在肝臟中。血液中的葡萄糖水平決定了是將葡萄糖儲存為糖原還是排出體外。低水平的葡萄糖會導致肝臟排出葡萄糖,而高水平的葡萄糖則允許葡萄糖被儲存為糖原。2. 增加脂肪酸的合成和酯化。這是由於胰島素導致脂肪細胞將血液脂質轉化為甘油三酯。酯化是由胰島素導致脂肪組織將脂肪從脂肪酸酯中轉化而來。3. 增加脂肪酸的酯化。4. 減少蛋白質分解(蛋白水解)。5. 減少脂解。6. 增加對氨基酸和鉀等物質的攝取。7. 放鬆肌肉動脈壁,從而引起血管擴張。8. 增加胃中 HCl 的分泌。
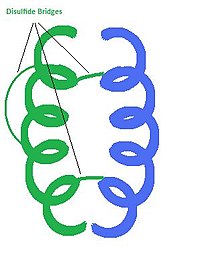
胰島素是一種由 2 個多肽鏈組成的激素。每條鏈都由透過肽鍵連線的特定順序的氨基酸殘基組成。在人類中,A 鏈有 21 個氨基酸,B 鏈有 30 個。翻譯後修飾導致這兩條鏈透過二硫鍵連線。A7 和 B7 以及 A20 到 B19 上的半胱氨酸殘基透過二硫鍵共價連線。A 鏈還透過連線 A6 和 A11 的內部二硫鍵連線。胰島素的 3D 結構由 3 個螺旋和 3 個二硫鍵組成。疏水性氨基酸殘基聚集在分子的內部,而極性氨基酸殘基位於外表面。這種氨基酸殘基的排列為整個分子提供了穩定性。單個胰島素分子可以與另一個胰島素分子形成二聚體,但最活躍的形式是單一單位。胰島素單體的化學式為:C256H381N65O79S6。


胰島素的產生髮生在胰腺中,但糖尿病患者缺乏產生胰島素的能力,因此需要透過合成手段獲得的胰島素來維持正常的血糖水平。牛胰島素和豬胰島素與人胰島素相似,但這些來源合成的胰島素在用於治療糖尿病患者時會產生不良影響,因為長期持續將外來物質注射到體內可能會產生長期影響。由於這些潛在的不良影響,1977 年,基因泰克公司的研究人員開發了透過重組 DNA 技術複製人源性胰島素的方法。克隆人胰島素的步驟從從具有功能性胰腺的人的胰腺中提取胰島素前體 mRNA 開始。接下來,使用逆轉錄酶合成一條與胰島素前體mRNA互補的 DNA 鏈。這種 DNA 互補體被稱為 cDNA。cDNA 和 RNA 鍊形成雙螺旋雜交體。接下來,透過提高 pH 值水解掉 RNA 鏈,並在末端轉移酶的幫助下形成與原始 cDNA 鏈互補的 DNA 鏈。限制性內切酶可用於切割基因,並將編碼胰島素蛋白的序列分離出來。接下來,從大腸桿菌細胞中提取稱為質粒的圓形 DNA 單位,並用與切割人染色體相同的限制性內切酶切割。使用相同的限制性內切酶會在質粒和胰島素基因上產生互補末端。接下來,胰島素基因被插入質粒的正確位置,並使用磷酸二酯鍵連線酶來形成胰島素基因和質粒之間的磷酸二酯鍵。此步驟實質上是將胰島素基因“貼上”到 E. coli 質粒載體中。在此過程中使用了稱為“表達載體”的特定型別的質粒,該質粒包含細菌啟動子,有助於 mRNA 的形成。一旦胰島素基因連線到載體中,載體就被插入細菌細胞中。細菌細胞充當 mRNA 翻譯成蛋白質過程的宿主。這些宿主細胞被收穫並允許繁殖,從而產生一群產生胰島素的細菌細胞。然後可以純化和包裝胰島素。
SynBioSys 公司於 2006 年最近提出了一種合成胰島素的另一種可能方法,該方法使用紅花而不是細菌生產胰島素。他們的最終目標是透過超過目標並實現總種子蛋白積累水平達到 1.2% 來降低經濟成本。該公司聲稱,這種植物生產胰島素的突破有可能“從根本上改變胰島素生產的經濟效益和規模”。該公司宣佈,紅花生產的胰島素比透過細菌細胞生產的胰島素便宜高達 60%。
臨床試驗結果令人鼓舞:SBS-1000 與大多數常見的品牌胰島素藥物具有生物等效性。在人類中,SBS-1000 顯示出透過紅花而不是透過細菌代謝胰島素沒有差異。在藥理活性劑量下,SBS-1000 耐受性良好。
胰島素由胰島的β細胞分泌。分泌過程分為兩個階段:一階段為血糖水平變化的反應,另一階段則更緩慢且與糖無關。
血糖水平變化引起的胰島素釋放始於葡萄糖進入糖酵解和呼吸迴圈。在這個迴圈中,ATP透過氧化產生,因此ATP的產生量代表了血糖水平。當產生的ATP量達到一定水平時,由ATP啟用的鉀離子通道關閉,使細胞膜去極化,導致其他電壓啟用通道(例如鈣離子通道)發生變化。由於去極化,電壓門控鈣離子通道開啟,允許鈣離子流入細胞。細胞內鈣離子濃度的增加啟用磷脂酶C。磷脂酶C切割膜磷脂磷脂醯肌醇4,5-二磷酸,將其轉化為肌醇1,4,5-三磷酸和二醯基甘油。新形成的肌醇1,4,5-三磷酸(也稱為IP3)與內質網膜上嵌入的IP3門控通道上的受體結合。IP3門控通道允許鈣離子流入細胞,使細胞再極化。胰島素在該反應之前就已合成,並儲存在分泌囊泡中,等待釋放。由於IP3的結合,細胞內鈣離子濃度升高,導致胰島素從這些囊泡中釋放出來。胰島的β細胞透過該反應調節血糖水平。當血糖水平處於生理正常水平時,β細胞停止分泌任何胰島素。這由交感神經系統透過釋放去甲腎上腺素實現。
當血糖水平下降時,高血糖激素(胰高血糖素)由胰島的α細胞釋放。這會導致儲存在體內的葡萄糖釋放到血液中,主要來自肝臟。葡萄糖以糖原的形式儲存在肝臟中。
胰島素在與細胞膜上的受體結合位點結合後,存在兩種降解途徑。(1)它可以釋放到細胞外環境中,或者(2)它可以被細胞降解。如果胰島素要被細胞降解,胰島素-受體複合物將透過內吞作用進入細胞內。隨後,胰島素降解酶會分解該分子。胰島素主要在肝臟和腎臟中降解。肝臟負責降解首次進入血液的胰島素;腎臟負責降解正常迴圈中的胰島素。估計天然內源性產生的胰島素在胰腺β細胞最初釋放到迴圈系統後的一小時內被降解。胰島素的半衰期約為4-6分鐘。
糖尿病是一種身體無法產生胰島素或對胰島素反應不佳的疾病。糖尿病有兩種型別。1型糖尿病是身體無法產生胰島素。這是由於自身免疫性疾病,其中身體攻擊胰島的β細胞。這可以透過胰島素注射來治療。2型糖尿病是胰島素抵抗、胰島素分泌減少或兩者兼而有之。
胰島素用於維持體內血糖水平的平衡。飯後,碳水化合物被消化並作為葡萄糖進入血液,為身體提供能量。為了維持身體的血糖水平,多餘的糖儲存在肝臟中,並在血糖水平開始下降時釋放出來。這就是糖尿病發生的部位;當糖水平過低時,葡萄糖無法從胰腺進入細胞。如果這種疾病得不到治療,可能會出現併發症,如失明和腎臟損傷。
1) 靜脈輸液:用於為住院患者提供營養的靜脈輸液溶液中的一種活性成分是胰島素。體記憶體在胰島素有助於改善營養物質的吸收,當與生長激素結合使用時,有助於逆轉負氮平衡。
2) 靜脈GIK溶液:葡萄糖、胰島素和鉀溶液已被用於降低急性心肌梗塞(也稱為心臟病發作)以及術後心臟衰竭的死亡率。透過新增GIK輸液,可以快速將鉀離子輸送到心臟的所有細胞中,即使迴圈完全停止,也可以輕鬆恢復心肌動作電位,誘發收縮。
3) 血液透析休克恢復:可以在電解質溶液中新增少量胰島素,幫助患者快速吸收電解質,從而從血液透析休克中恢復過來。
4) 運動飲料和口服補液溶液:這些飲料(如佳得樂)中含有的糖可以促進體內胰島素分泌增加,從而加速水和電解質吸收到身體的所有細胞中。
